
Πόσο συχνός είναι ο γυναικολογικός καρκίνος κατά τη διάρκεια της κύησης;
Η επίπτωση αγγίζει τις 1/1000 – 1/1500 κυήσεις. Αξίζει να σημειωθεί ότι τα τελευταία χρόνια η επίπτωση έχει αυξηθεί εξαιτίας της τεκνοποιίας σε μεγαλύτερη ηλικία εξαιτίας των επαγγελματικών επιλογών ή της χρήσης των μεθόδων υποβοηθούμενης αναπαραγωγής.
Ποια είναι τα συχνότερα νεοπλάσματα κατά την κύηση;
Το ένα τρίτο των περιστατικών νεοπλασίας στην κύηση αποτελούν οι προδιηθητικές και διηθητικές νεοπλασίες του τραχήλου της μήτρας, ένα άλλο τρίτο αποτελούν οι αιματολογικές κακοήθειες (λέμφωμα, λευχαιμία) και ένα τρίτο αποτελούν τα περιστατικά με καρκίνο του μαστού.
| Νεοπλασία στην κύηση | Επίπτωση |
| Καρκίνος μαστού | 30% |
| Λέμφωμα | 10% |
| Λευχαιμία | 23% |
| Μελάνωμα | 30% |
| Προδιηθητικές και διηθητικές νεοπλασίες τραχήλου | 35% |
| Καρκίνος ωοθήκης | 15% |
Πώς επηρεάζει η κύηση την εξέλιξη των νεοπλασιών;
Η κύηση εξαιτίας των διαφορών στο ορμονικό προφίλ (οιστρογόνα-προγεστερόνη), τις μεταβολικές αλλαγές (αναβολική διαδικασία), την αιμοδυναμική (υπερδυναμική κυκλοφορία), την ανοσολογία (αλλαγές στην κυτταρική και χυμική ανοσία) και την αυξημένη αγγείωση (αύξηση αιματικής ροής προς τη μήτρα) χαρακτηρίζεται από την ανάγκη για εξειδικευμένη αντιμετώπιση όταν επιπλέκεται με καρκίνο.
Πόσο συχνός είναι ο καρκίνος του μαστού κατά την κύηση;
Ο καρκίνος του μαστού θεωρείται ότι σχετίζεται με την κύηση αν διαγνωσθεί κατά την κύηση ή εντός ενός έτους μετά από αυτή. Η επίπτωσή του είναι 10 – 30 περιπτώσεις/100000 κυήσεις, ενώ η μέση ηλικία εμφάνισης 35-38 έτη. Αξίζει να σημειωθεί ότι η πρόγνωση είναι χειρότερη αν η διάγνωση γίνει κατά τη διάρκεια του θηλασμού. Οι φυσιολογικές αλλαγές στη μορφολογία του μαζικού αδένα (διόγκωση μαστού) κατά την κύηση συμβάλλουν στην καθυστερημένη διάγνωση της νόσου.
Ποιος ο ρόλος της κληρονομικότητας;
Ο ρόλος της κληρονομικότητας είναι πολύ σημαντικός ιδίως σε φορείς των γονιδίων BRCA1 και BRCA2.
Πώς γίνεται η διερεύνηση κατά την κύηση;
Για τη διερεύνηση των περιστατικών καρκίνου μαστού στην κύηση μπορεί να χρησιμοποιηθεί η μαστογραφία, αν και έχει συχνά αυξημένα ψευδώς αρνητικά ευρήματα λόγω της πυκνότητας του μαστού. Σημαντικότατος βέβαια είναι ο ρόλος του υπερηχογραφήματος και της κατευθυνόμενης βιοψίας στη διάγνωση.
Πώς αντιμετωπίζεται;
Όσον αφορά την αντιμετώπιση, στη διεθνή βιβλιογραφία, δεν αναφέρεται καλύτερη πρόγνωση μετά από διακοπή της κύησης. Η θεραπεία είναι κοινή όπως και εκτός κύησης. Σε μικρούς όγκους συνιστάται ογκεκτομή, ενώ σε μεγαλύτερους όγκους συνιστάται τροποποιημένη ριζική μαστεκτομή και μασχαλιαίος λεμφαδενικός καθαρισμός, ενώ τα τελευταία χρόνια συζητείται ο ρόλος του φρουρού λεμφαδένα με σκοπό να περιοριστεί το εύρος της επέμβασης. Επικουρικός είναι ο ρόλος της χημειοθεραπείας που μπορεί να ξεκινήσει μετά τις 16 εβδομάδες καθώς τότε έχει ολοκληρωθεί η οργανογένεση, ενώ η ακτινοθεραπεία συνιστάται να αναβάλλεται για αμέσως μετά τον τοκετό αν και ορισμένες μελέτες αναφέρουν ότι η ακτινοθεραπεία της μασχάλης ή του θώρακα θεωρείται ασφαλής μετά το 1ο τρίμηνο.
Ποια θα είναι η πενταετής επιβίωση;
Η πενταετής επιβίωση εξαρτάται από το στάδιο της νόσου
| 5 ετής επιβίωση | |
| Στάδιο I | 85% |
| Στάδιο II | 60% |
| Στάδιο ΙII | 40% |
| Στάδιο IV | 5% |
Τι συμβαίνει με τις προδιηθητικές και διηθητικές βλάβες του αιδοίου και του κόλπου κατά την κύηση;
Είναι γνωστό ότι τα κονδυλώματα και οι ενδοεπιθηλιακές βλάβες του πλακώδους επιθηλίου (SIL) μεγεθύνονται στην κύηση. Συνήθως, δε συνιστάται καμία θεραπεία εκτός και αν είναι συμπτωματικά. Το μέγεθός τους μειώνεται στη λοχεία.
Ποιες είναι οι θεραπευτικές επιλογές;
Συχνά, ως εναλλακτικές θεραπευτικές επιλογές μπορεί να χρησιμοποιηθούν το τριχλωροξεικό οξύ, η ποδοφυλλίνη, το imiquimod (Aldara), η 5-φθοριοουρακίλη (5-FU) και η εκτομή με laser, νυστέρι ή LEEP ή η κρυοθεραπεία.
Πόσο συχνός είναι ο καρκίνος του αιδοίου στην κύηση;
Ο καρκίνος του αιδοίου είναι ιδιαιτέρος σπάνιος κατά τη διάρκεια της κύησης, καθώς η επίπτωσή του είναι συχνότερη σε μετεμμηνοπαυσιακές ηλικίες με μέση ηλικία εμφάνισης τα 60-70 έτη. Παρόλ’αυτά, στη διεθνή βιβλιογραφία περιγράφονται 32 περιστατικά καρκίνου αιδοίου που διαγιγνώσθηκαν κατά την κύηση.
Ποια η αντιμετώπισή του;
Συνιστάται η χειρουργική εξαίρεση (ευρεία εκτομή της νόσου με ετερόπλευρο ή αμφοτερόπλευρο βουβωνικό λεμφαδενικό καθαρισμό) στο δεύτερο ή και στο τρίτο τρίμηνο συνήθως πριν τις 36 εβδομάδες για να επιτευχθεί επούλωση του τραύματος έως τον τοκετό. Αξίζει να σημειωθεί ότι συχνά παρατηρείται δυσκολία στην αιμόσταση λόγω της αυξημένης αγγείωσης τοπικά.
Πόσο συχνά είναι ο HPV, οι προδιηθητικές και οι διηθητικές βλάβες του τραχήλου της μήτρας στην κύηση;
Είναι γνωστό ότι έως 40% των γυναικών αναπαραγωγικής ηλικίας έχουν HPV. Όσον αφορά τις προδιηθητικές καταστάσεις του τραχήλου της μήτρας, 2.0-6.5% των περιστατικών CIN/SIL παρουσιάζονται στην κύηση, ενώ παράλληλα αναφέρονται 10-50 περιπτώσεις καρκίνου σε 100000 κυήσεις. Επίσης, 1.9% των περιστατικών μικροδιηθητικού καρκίνου διαγιγνώσκεται στην κύηση.
Πώς διαγιγνώσκονται οι προδιηθητικές καταστάσεις του τραχήλου μήτρας;
Η δοκιμασία Παπανικολάου καθώς και η επισκόπηση του τραχήλου πρέπει να πραγματοποιείται ως εξέταση ρουτίνας κατά τη διάγνωση της κύησης. Κατά την κύηση παρατηρείται υπερτροφία του αδενικού επιθηλίου με αποτέλεσμα η γραμμή μετάπτωσης να βρίσκεται στον εξωτράχηλο. Κατά τη διάρκεια της κύησης, υπάρχει χαρακτηριστική δυσκολία στη διάγνωση της κυτταρολογίας και της κολποσκόπησης λόγω του αυξημένου όγκου του τραχήλου, της αυξημένης αγγειοβρίθειας, του οιδήματος και της αδενικής υπερπλασίας. Υπάρχει έντονη ιώδης χροιά λόγω της αυξημένης αγγείωσης, υπερτροφία του αδενικού επιθηλίου και εξοίδηση του τραχήλου.
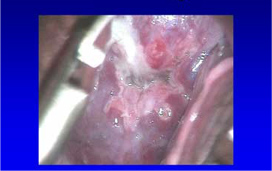
Εικ.1: Σημείο Chadwick – φυσιολογικός τράχηλος
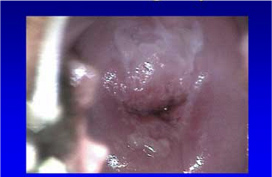
Εικ.2: CIN I στην κύηση
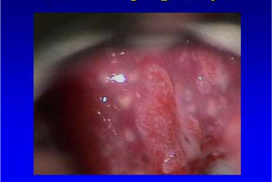
Εικ.3: CIN II-III στην κύηση
Παρόλ’αυτά, οι ενδείξεις κολποσκόπησης παραμένουν οι ίδιες και στην κύηση.
Πώς επηρεάζει η κύηση την εξέλιξη των προδιηθητικών βλαβών;
Ανάλογα με τις μελέτες, 0,4-10% των περιστατικών με CIN II-III εξελίσσονται σε διηθητικό καρκίνο. Αντιθέτως, 47-74% των περιστατικών υποστρέφουν.
Πώς αντιμετωπίζονται οι προδιηθητικές βλάβες του τραχήλου κατά την κύηση;
Η συντηρητική προσέγγιση των περιστατικών κατά την κύηση είναι απαραίτητη για την αποφυγή επιπλοκών π.χ. πρόωρος τοκετός. Για αυτόν το λόγο, συνιστάται παρακολούθηση κάθε 6-8 εβδομάδες, επανάληψη της κολποσκόπησης κάθε 12 εβδομάδες, νέα αξιολόγηση 6-8 εβδομάδες μετά τον τοκετό, ενώ η θεραπεία μετατίθεται για μετά τον τοκετό. Στην κύηση, η κωνοειδής εκτομή συνιστάται συνήθως μόνο για ασθενείς με υποψία διηθητικού καρκίνου. Πιο αναλυτικά, οι ενδείξεις κωνοειδούς εκτομής κατά τη διάρκεια της κύησης περιλαμβάνουν τη μη ικανοποιητική κολποσκόπηση/ Pap, το αδενοκαρκίνωμα in situ και το μικροδιηθητικό καρκίνο. Πραγματοποιείται κατά τη 14η-20η εβδομάδα της κύησης ή μετά την επίτευξη εμβρυικής ωριμότητας (15). Οι κίνδυνοι από την επέμβαση περιλαμβάνουν αποβολή (5%) και άμεση αιμορραγία (9%).
Πώς επηρεάζει η κύηση την πρόγνωση του καρκίνου τραχήλου της μήτρας;
Η πρόγνωση του καρκίνου του τραχήλου της μήτρας δεν επηρεάζεται από την κύηση. Στο 20% των περιπτώσεων διαγιγνώσκεται λόγω αιμόρροιας μετά την σεξουαλική επαφή, ενώ 63% των περιπτώσεων έχουν παθολογική δοκιμασία Παπανικολάου.
Τι περιλαμβάνει η διερεύνηση της νόσου;
Είναι κλινικοεργαστηριακή και περιλαμβάνει MRI κοιλίας (καθώς είναι περιορισμένη η χρήση της αξονικής τομογραφίας στην κύηση), ακτινογραφία θώρακα, CEA, κυστεοσκόπηση και ορθοσκόπηση ώστε να επιτευχθεί η σταδιοποίηση της νόσου. Συνιστάται η ενδελεχής συμβουλευτική της ασθενούς από γυναικολόγο ογκολόγο.
Ποιες είναι οι θεραπευτικές επιλογές;
Η επιλογή της κατάλληλης θεραπείας συχνά εξατομικεύεται και εξαρτάται από την επιθυμία ή όχι τεκνοποίησης, το στάδιο της νόσου και την ηλικία της κύησης. Πιο συγκεκριμένα, στην περίπτωση σταδίου Ι, επιθυμίας συνέχισης κύησης, κύησης > 20 εβδομάδων προτιμάται η συνέχιση της κύησης ως την επίτευξη της πνευμονικής ωριμότητας του εμβρύου. Όσον αφορά την αντιμετώπιση των περιστατικών σταδίου ΙΑ1 προτιμάται η κωνοειδής εκτομή και δεν απαιτείται περαιτέρω θεραπεία (1,2% πιθανότητα λεμφαδενικών μεταστάσεων), ενώ η γυναίκα θα γεννήσει με κολπικό τοκετό. Στην περίπτωση σταδίου ΙΑ2 επιλέγεται η κωνοειδής εκτομή σε συνδυασμό με πυελική λεμφαδενεκτομή κατά την κύηση και τραχηλεκτομή αμέσως μετά τον τοκετό. Στα στάδια ΙΑ2 ή ΙΙΑ συνιστάται καισαρική τομή και αμέσως μετά ριζική υστερεκτομή με λεμφαδενικό καθαρισμό. Συχνά επιλέγεται και η λύση της μετάθεσης των ωοθηκών έξω από το πεδίο ακτινοβόλησης έτσι ώστε να διατηρηθεί η ωοθηκική λειτουργία. Όταν το στάδιο είναι ΙΙΒ ή μεγαλύτερο προτιμάται η ακτινοθεραπεία.
Ποια η πρόγνωση;
Η θνησιμότητα είναι μικρή, ενώ και η πρόγνωση αγγίζει το 95%.
Πόσο συχνός είναι ο καρκίνος ενδομητρίου στην κύηση;
Η επίπτωση του καρκίνου του ενδομητρίου σε γυναίκες ηλικίας μικρότερης των 40 ετών είναι σπάνια. Η κύηση είναι μία κατεξοχήν υπερπρογεστερονική κατάσταση γεγονός που προφυλάσσει από τον καρκίνο του ενδομητρίου. Στην παγκόσμια βιβλιογραφία περιγράφονται 28 περιστατικά καρκίνου του ενδομητρίου στην κύηση.
Πόσο συχνές είναι οι ωοθηκικές μάζες στην κύηση;
Η ολική επίπτωση των ωοθηκικών όγκων στην κύηση είναι 1:500 κυήσεις, ενώ τα περιστατικά καρκίνου ωοθήκης είναι 1:10000 – 1:25000 κυήσεις. Συνήθως, τυχαία ανευρίσκεται εξαρτηματική μάζα κατά την καισαρική τομή (1/700 κυήσεις). Εξ αυτών μη νεοπλασματικές είναι το 33% (κύστεις ωχρού σωματίου), καλοήθεις το 63% (δερμοειδής κύστη 36%, ορώδες κυσταδένωμα 17% και βλεννώδες κυσταδένωμα 8%), κακοήθεις – χαμηλής δυνητικής κακοήθειας (3%) και αδενοκαρκίνωμα (1%), ενώ όγκοι γεννητικής ταινίας ή στρωματικοί όγκοι (1%). Σε νεαρές ηλικίες συχνότερες είναι οι κακοήθειες εκ βλαστικών κυττάρων. Όμως, η επίπτωση των επιθηλιακών όγκων της ωοθήκης αυξάνεται καθώς έχει αυξηθεί και η ηλικία επίτευξης κύησης.
Πώς γίνεται η διερεύνηση ενός ύποπτου όγκου της ωοθήκης κατά την κύηση;
Η διερεύνηση του καρκίνου της ωοθήκης κατά την κύηση περιλαμβάνει πυελικό υπερηχογράφημα, MRI κοιλίας, ακτινογραφία θώρακα, CA-125 (αν και αυξάνεται στην κύηση και αποκτά φυσιολογικές τιμές μετά τις 12 εβδομαδες), AFP, B-HCG, LDH, έλεγχο του ηπατικού κύκλου, ουρία, κρεατινίνη, ενώ σημαντικότατος είναι ο ρόλος της ταχείας βιοψίας.
Πώς επηρεάζει η κύηση την πρόγνωση της νόσου;
Η πρόγνωση της νόσου δεν επηρεάζεται από την κύηση.
Πώς αντιμετωπίζονται οι ύποπτοι όγκοι κατά την κύηση;
Οι όγκοι χαμηλής δυνητικής κακοήθειας και οι μη επιθηλιακοί όγκοι (π.χ. γεννητικής ταινίας) συνήθως διαγιγνώσκονται πρώιμα (στάδιο Ι) και συνιστάται ετερόπλευρη εξαρτηματεκτομή, επιπλεκτομή και κυτταρολογική στις 16-18 εβδομάδες αν είναι δυνατό. Στα περιστατικά επιθηλιακού καρκίνου σταδίου ΙΑ συνιστάται ετερόπλευρη εξαρτηματεκτομή, επιπλεκτομή και κυτταρολογική στις 16-18 εβδομάδες. Δεν απαιτείται περαιτέρω αντιμετώπιση και η κύηση μπορεί να συνεχιστεί με ασφάλεια.
Στις περιπτώσεις επιθηλιακού καρκίνου στάδιων IC – IV προτείνεται η καθυστέρηση έναρξης της χημειοθεραπείας μετά την 12η-16η εβδομάδα κύησης και η αποφυγή αφαίρεσης του ωχρού σωματίου ως τη 14η εβδομάδα. Εάν η διάγνωση γίνει στο πρώτο τρίμηνο τότε συνιστάται ο τερματισμός της κύησης και η περαιτέρω αντιμετώπιση, ενώ στο δεύτερο και τρίτο τρίμηνο χορηγείται χημειοθεραπεία (πλατίνη-πακλιταξέλη) αρχικά και στη συνέχεια μετά την επίτευξη πνευμονικής ωριμότητας του εμβρύου πραγματοποιείται καισαρική τομή και χειρουργική αντιμετώπιση για την επίτευξη ογκομείωσης.















